Zentrum für Gefäß- und Endovascularchirurgie
Süddeutsches Shuntzentrum
Erkrankungen der Halsschlagader (Carotis)
Bei der Carotisstenose handelt es sich um eine meist durch Arteriosklerose entstandene Verengung (Stenose) der hirnversorgenden Halsschlagader (Arteria carotis interna).
Etwa jeder sechste der über 70-Jährigen hat eine nachweisbare Carotisstenose. Ab einem Stenosegrad von mehr als 70 Prozent nimmt das Risiko, einen Schlaganfall zu erleiden, deutlich zu. Bei einem Schlaganfall kommt es zu einer Sauerstoff- Mangelversorgung des Gehirns, dies kann sowohl durch eine Carotisstenose, aber auch durch Tumore, Hirnblutungen oder andere Ursachen bedingt sein.
Mehr als 200.000 Menschen erleiden jährlich in Deutschland einen Schlaganfall (Apoplex). Oftmals bleibt eine Carotisstenose bis zum Eintreten eines Schlaganfalls unbemerkt. In manchen Fällen können Warnsymptome wie zum Beispiel plötzlich einsetzende und vorübergehende Seh-, Sprach- oder Gefühlsstörungen und Lähmungserscheinungen der Arme oder Beine auftreten. Bei derartigen Symptomen ist eine sofortige medizinische Abklärung erforderlich.
Diagnostik
Ursache einer Carotisstenose ist in aller Regel eine Gefäßverkalkung (Arteriosklerose). Risikofaktoren, die die Ausprägung der Arteriosklerose begünstigen, sind das Rauchen, ein hoher Blutdruck, die Blutzuckerkrankheit (Diabetes mellitus), erhöhtes Cholesterin (Blutfette) sowie eine familiäre Veranlagung.
Die Diagnose einer Carotisstenose wird in erster Linie mittels einer Ultraschalluntersuchung gestellt. In manchen Fällen ist eine zusätzliche radiologische Diagnostik mittels Kernspintomographie (MRT) oder Computertomographie erforderlich.
Therapie
Bei einem Stenosegrad von über 70 Prozent empfehlen die nationalen und internationalen Leitlinien auch bei asymptomatischen Patienten eine operative Behandlung zu erwägen. Eine Behandlung mittels Stent ist aufgrund des in zahlreichen großen internationalen Studien deutlich höheren Schlaganfallrisikos nur dem begründeten Ausnahmefall vorbehalten, so etwa bei Rezidivstenosen oder vorausgegangenen Operationen oder Bestrahlungen im Halsbereich. Ist es bereits zu einem Schlaganfall gekommen oder bestehen erste Warnsymptome, sollte eine operative Ausschälung der Verengungen auch schon ab einem Stenosegrad von 50 Prozent erfolgen (Quelle: https://www.awmf.org/uploads/tx_szleitlinien/004-028l_extracranielle-Carotisstenose-Diagnostik-Therapie-Nachsorge_2020-02_03.pdf).
Einrichtungen, die asymptomatische Carotisstenosen operieren, sollten eine Schlaganfallrate von weniger als 3 Prozent aufweisen , da ansonsten das Schlaganfallrisiko der Operation größer ist, als das Schlaganfallrisiko bei einer rein medikamentösen Behandlung.
Unabhängig hiervon sollte jeder Patient mit einer nachgewiesenen Carotisstenose eine optimale Behandlung mittels Thrombozytenaggregationshemmern und sogenannten Statinen erhalten. Darüber hinaus ist eine optimale Behandlung weiterer Risikofaktoren (z.B. Nikotinkarenz, Blutdruckeinstellung) erforderlich.
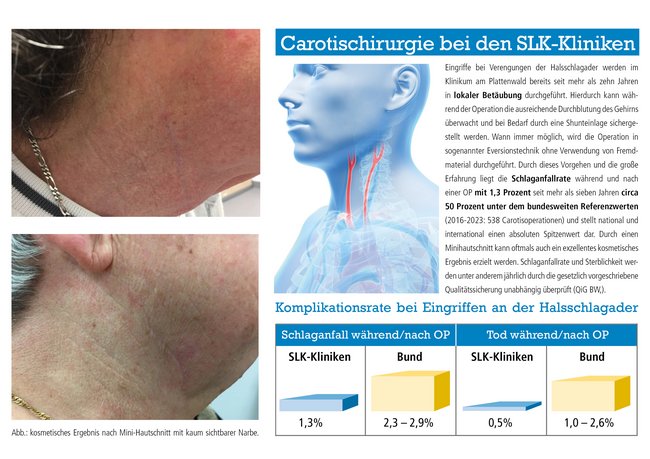
In unserer Abteilung werden pro Jahr mehr als 100 Eingriffe an der Halsschlagader durchgeführt. Als eines der wenigen Zentren in Deutschland führen wir diesen Eingriff (CEA= Carotis- (Thromb)-End -Arteriektomie) nahezu ausschließlich (mehr als 95 Prozent) in lokaler Betäubung durch. Hierdurch ist, im Gegensatz zu einer Vollnarkose, während der Operation eine kontinuierliche Überwachung der Hirndurchblutung sichergestellt, so dass bei Bedarf sofort ein sogenanntes Shuntröhrchen eingelegt werden kann. Dieses Vorgehen bietet für den Patienten ein Höchstmaß an Sicherheit. Mit einer Schlaganfallquote von unter 1 Prozent liegen wir deutschlandweit und auch international deutlich unter dem in der Qualitätssicherung und den Leitlinien empfohlenen Schwellenwert in der Spitzengruppe (Quelle: QuMIK Bericht, GeQiK Carotis).
Darüber hinaus verwenden wir nur im Ausnahmefall Fremdmaterial zur Gefäßrekonstruktion und führen die Operation mittels der sogenannten Eversionstechnik durch. Hierbei wird die Gefäßverengung und alle Ablagerungen aus dem Gefäß zirkulär ausgeschält und das Gefäß anschließend wieder in die Aufzweigungsstelle eingenäht. Am Ende der Operation wird mittels einer Gefäßdarstellung mit Kontrastmittel (Angiographie) oder einer Ultraschallflußmessung das Ergebnis des Eingriffes überprüft.
Der Hautschnitt (ca. fünf bis acht cm) verläuft, sofern möglich, kaum sichtbar in einer Hautfalte. Der Patient kann die Klinik schon drei bis vier Tage nach der Operation verlassen.
In ausgewählten Fällen erfolgt in enger Kooperation mit den Kollegen der Klinik für Kardiologie und Angiologie (I. Medizinische Klinik) bzw. der Neuroradiologie die Implantation von Stents zur Behandlung hochgradiger Einengungen der Halsschlagadern (CAS= Carotid Artery Stenting). Diese Methoden wird in den neuen Leitlinien allerdings aufgrund des höheren Schlaganfallrisikos nur noch im Ausnahmefall empfohlen.
Bei komplizierten Fällen erfolgt die Therapiefestlegung (Operation, Stent oder konservative Behandlung) innerhalb der wöchentlich stattfindenden neurovaskulären Konferenz gemeinsam mit den Kollegen der Neurologischen Klinik, der Neuroradiologie, der Neurochirurgie sowie der kardiologischen Kliniken der Kliniken am Gesundbrunnen und am Plattenwald.
Auch komplexe operative Gefäßrekonstruktionen bei sogenannten Mehrgefäßerkrankungen der hirn- und armversorgenden Schlagadern (unter anderem Carotis-Subclavia Bypass) sowie dem operativen Ersatz der Halsschlagader im Rahmen von Tumoreingriffen gemeinsam mit der Hals-Nasen-Ohren Klinik am Klinikum am Gesundbrunnen werden regelmäßig durchgeführt.